アンジオテンシンⅡ受容体拮抗剤(ARB)と心房細動(AF)予防効果
先のブログで私の場合ブロプレス(アンジオテンシンⅡ受容体拮抗剤)の服用を中止以後、見かけ上突発性心房細動が起こらなくなったことを示したが、それに反する論文を見た。
「心房細動におけるアンギオテンシン系の役割とその阻害効果:臨床的および実験的証拠」
アンジオテンシン変換酵素(ACE)阻害剤およびARBは心房細動(AF)の発生率を低下させる臨床研究。
ただ私の場合、Ca拮抗薬:アムロジピン、Ca拮抗薬:塩酸ベニジピン、Ca++拮抗性不整脈剤:ワソランを2015年以降併せて服用しているので、予想される細胞電気生理学への影響とACEとの複合作用を考える必要があろう。私の理解を超える問題と実感している。いずれにしても単純ではないようだ。
文献

心房細動誘発率とアンジオテンシンⅡ持続投与の関係
私の場合、ブロプレス(持続性アンジオテンシンⅡ受容体拮抗剤)を10年以上継続して服用してきた。最近血圧が降圧目標ガイドライン以下に下がってきたのでブロプレスの服用を中止してみた。ブロプレス中止以降3か月余り、以前月1,2回ほど起こっていた突発性心房細動が起こっていない。先のブログに書いた様に、根拠不足ではあるが私の場合心房細動発症はブロプレスの副作用であったかとの疑いを持った。
以下にこれに関連して「心房細動のトータルマネージメント」伊藤浩、光文堂,2014/4/14 から、
アンジオテンシンⅡ持続投与にによって生じる心房の繊維化。pp.166-169でマウスの例であるが、高レプチン(CNT)群の心房細動誘発率が高い文献からの引用を見た。
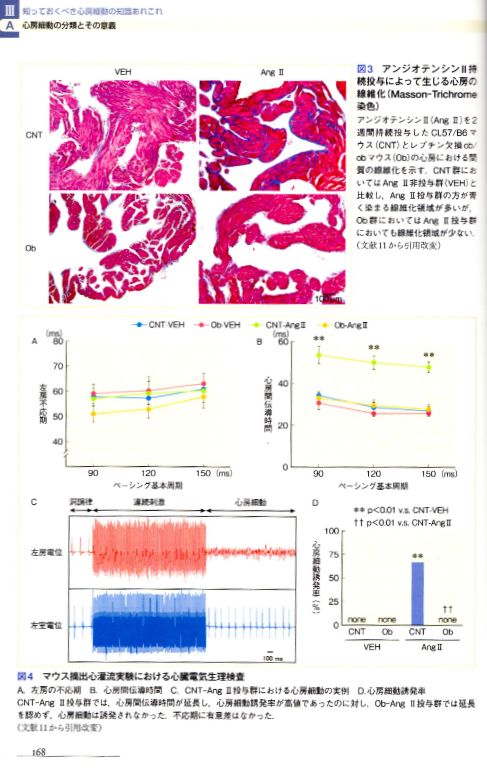
D図、メタボ傾向にある私、思い当たらないではないが、だからと言ってブロプレスの服用をやめたから細動が収まるとは考えられにくく、直接に私の場合と関係するとは思わないが。
しかし、治験期間が終わって安心して処方されている薬、長期間服用による副作用の監視が軽視される傾向があれば問題だと思った。
心房細動はもっともありふれた不整脈で、多くの場合無症状で自覚がない。検診や他の病気による日常の診療で心電図を取ることになった時、あるいは24時間ホルター心電計装着で偶然見つかることは多いが、これでは発見率は低い。突発性心房発作は稀に起こり、継続時間が短い場合は数分から数時間で突如収まる。したがって外来診療で見つかる確率は低い。さらに、心原性脳血栓症発症の確率は突発性でも持続性細動の場合に比べ必ずしも脳卒中リスクは低いとは言えないようだ。
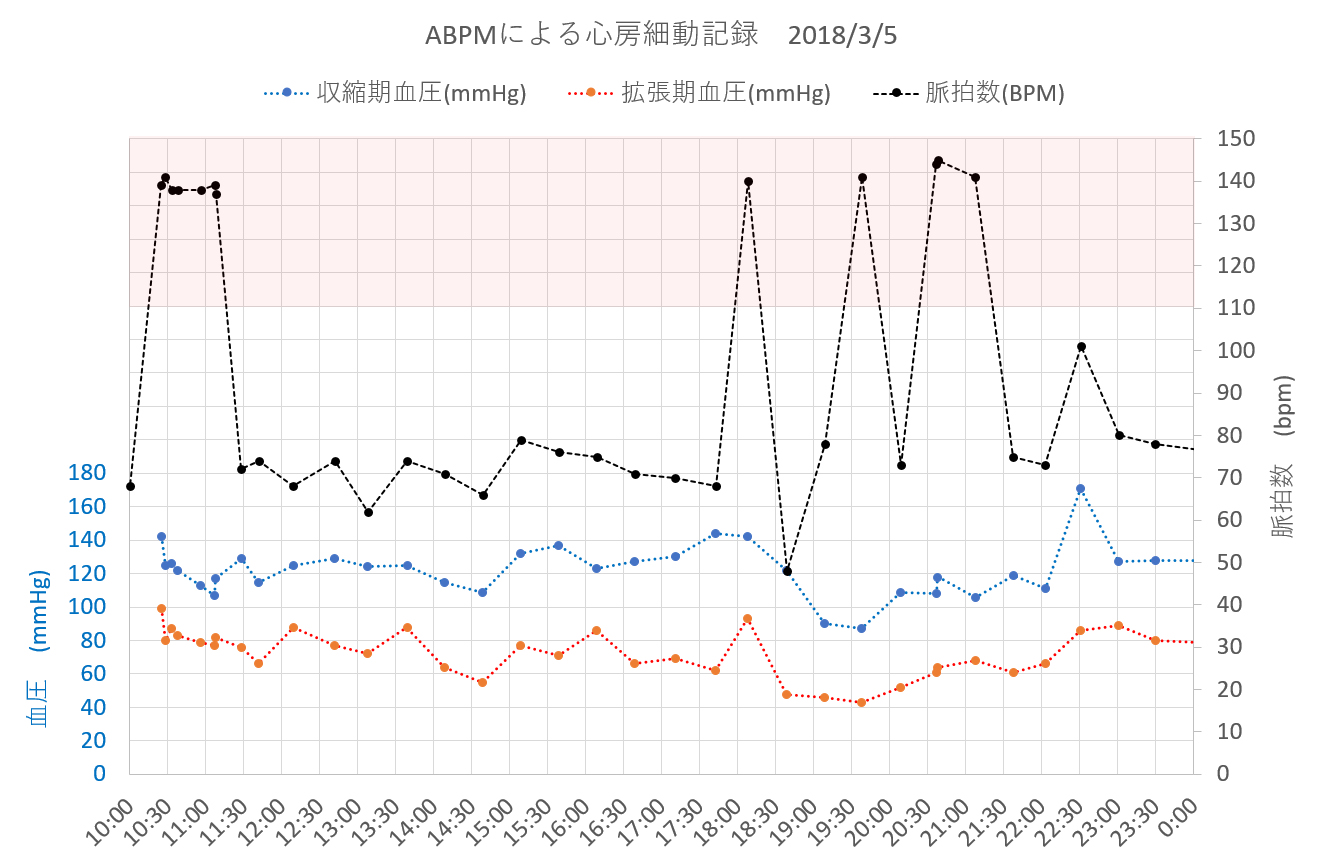
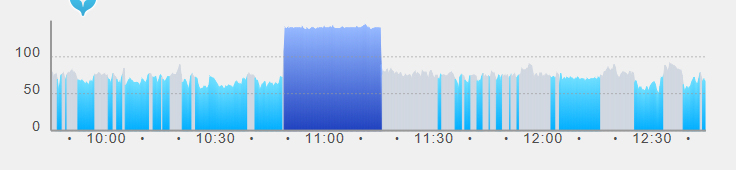
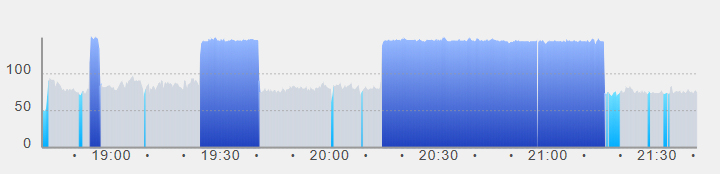
最近は、ウェアラブル血圧計(ABPM)、脈拍計(健康管理ウォッチ)、携帯用心電計などが開発され発売されている。心房細動発症時におけるこれらの機器の記録例を以下のグラフで示す。
下のグラフは、ABPM(Contec-PM50)による30分間隔の測定値で、黒色が脈拍数(右スケール)、青色が収縮期と赤色が拡張期の血圧の表示である。ピンクの塗りつぶしは細動と思われる脈拍範囲で、毎分140拍に突然始まり突然正常に戻っている状況が分かる。
下の画像は、エプソンウェアラブル脈拍ウォッチ(PulsenceView)の脈拍記録である。
21時18分(発作の収まる直前)における心電図(オムロンHCG-801):標準位置,胸4)で拍動が乱れている状況が分かる。
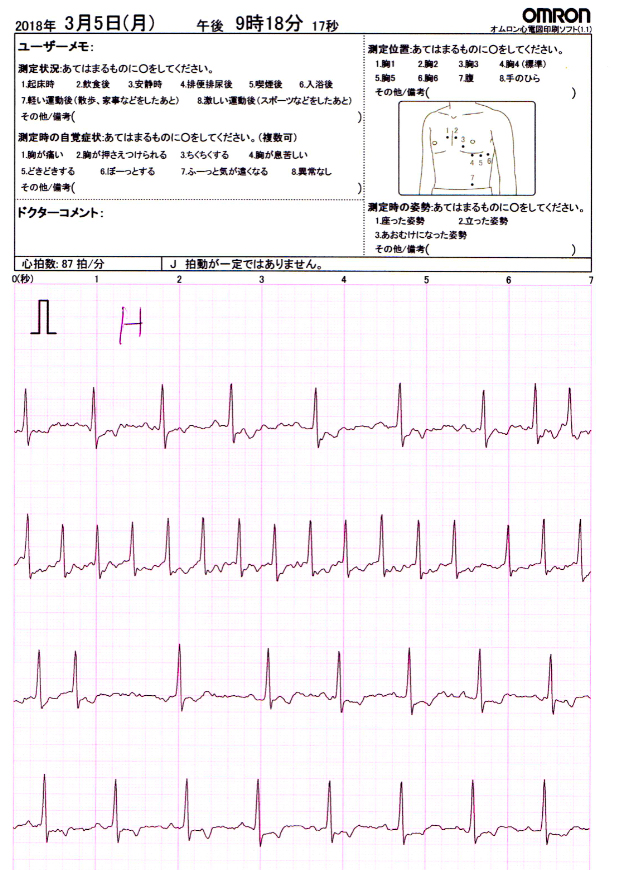
このように発作が起こっているときには明瞭にデーターとして表れるが、1か月に1,2回、数時間以内に自然に収まる症例、自覚症状も軽く気が付かない場合も多い。
無症状の心房細動、参考文献:心房細動のトータルマネージメント、編集伊藤浩2014,光文堂。
医療機器として認められていないこれらの健康機器、しかし心拍の異常発見には有効と思われる。診療に活用されるべきと思う。家庭血圧測定の指針第2版、日本高血圧学会学術委員会家庭血圧部会等。
私の心房細動の原因がブロプレス(アンジオテンシンⅡ受容体拮抗薬)の副作用か?
最近血圧が下がってきて収縮期平均血圧が130mHg以下に下がってきたので、10年来服用を続けて来たたブロプレスを中止してみた。朝8mg、夕4mgを処方されていたものを先ず朝、次いで数日後夕も服用を止め、血圧の変化を見たがそれに伴う血圧の上昇は認められなかった。
それよりも重要なことは、まだ証拠とするには早すぎるかもしれないが、ブロプレス中止以後、それまで月1、2回の頻度で起こっていた突発性心房細動が起こらなくなった。
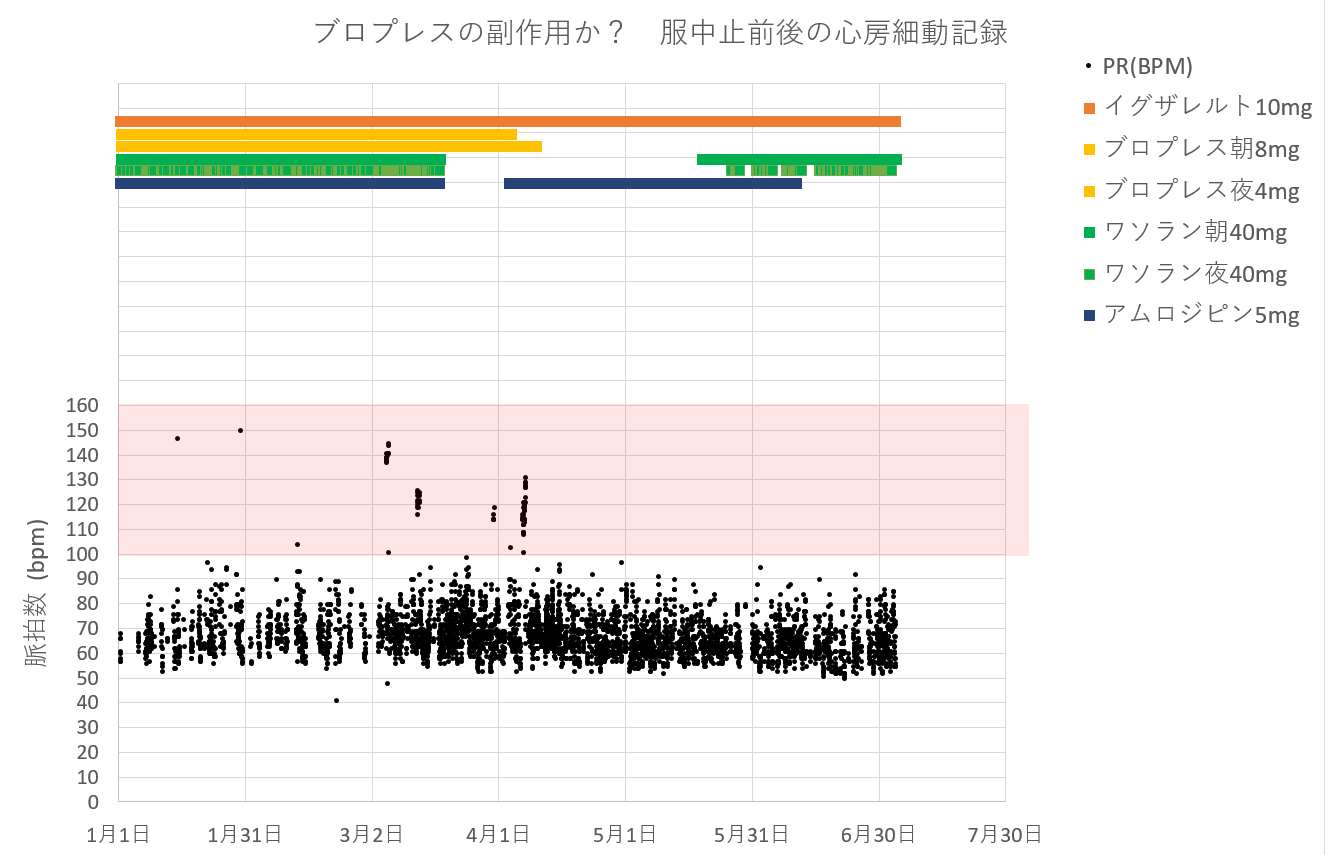
ピンクの塗りつぶし部分は細動の可能性がある範囲。 この記録はABPMによる24時間データ記録で、データ取得間隔は30分設定のものである。110bpm以上で複数ポイントの場合は細動が30分以上の継続であったことを表す。また30分以内の細動は見落としている可能性もある。
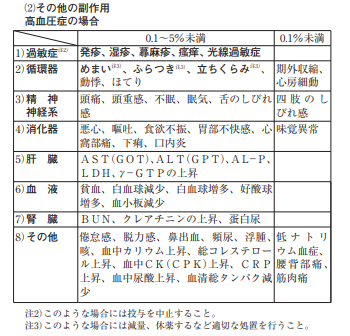
心房細動は高齢になるに従い発生率が高くなる傾向にあるようで、通常の事のように思っていたが、ブロプレスの副作用であったとすれば服用中止の試みは有意であったと覆う。 添付資料には、心房細動の副作用0.1%未満となっていてどの程度の発生率かわからないが上限の0.1%はかなり大きいリスクと考えられる。注意すべきであった。
心房細動は心因性脳梗塞の原因であり、血液の抗凝固薬ワーファリン、現在はイグザレルトに切り替えて服用しているがそれだけでなく、認知機能低下のリスクの因子でもあることが研究からわかってきたようで、この副作用が本当ならもう一つの重要なリスクと言わざるを得ない。
以下は日経メディカルの記事からの引用
Eur Heart J. 誌から
心房細動は急速な認知機能低下のリスク因子
2017/10/3 山川 里香=医学記者
45~85歳を対象に心房細動(AF)と認知機能について検討したところ、AFを発症すると認知機能が急速に低下し、認知症を発症するリスクが増大することが示された。英国で現在進行中のコホート研究の解析から明らかになったもので、結果はEur Heart J誌9月7日号に掲載された。
http://medical.nikkeibp.co.jp/leaf/mem/pub/hotnews/etc/201710/552952.html
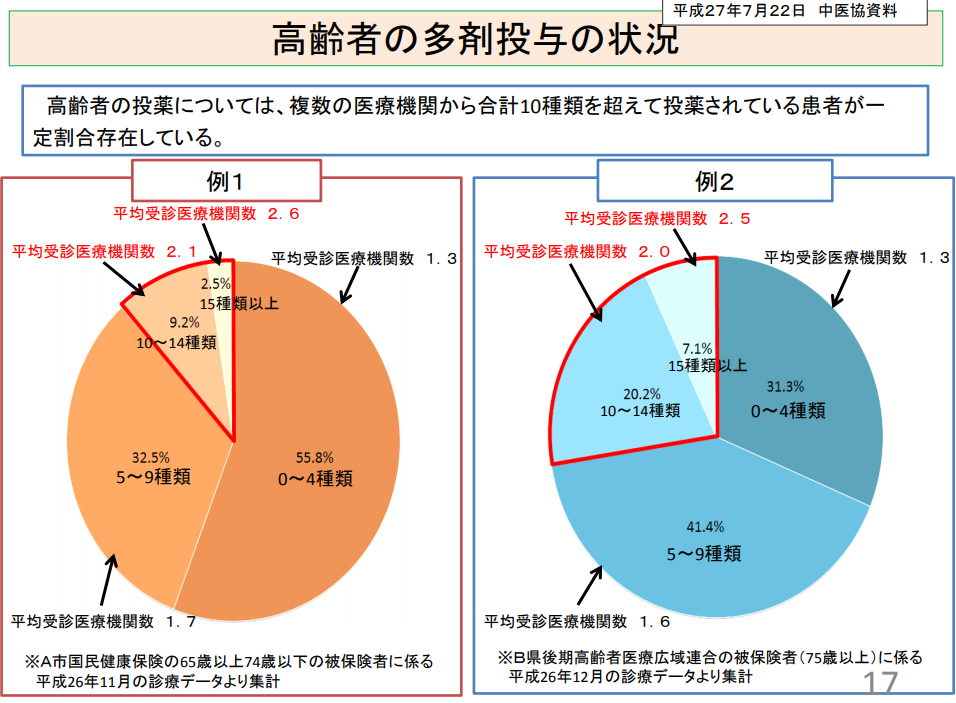
高齢者の多剤投与 治療効果は単純加算となることはないが肝臓・腎臓負担は合計になるのでは?
高齢患者では、血圧降下剤、心臓関連の予防薬、血液抗凝固剤等、その他QOLに対する緩和など、どうしても多数の服用薬を処方されることが多くなる。個々の薬剤の添付書類には肝機能検査や高齢者に対する使用量の注意等見記載されているが多剤服用時の総合的な肝臓負担や腎臓負担の程度を知る方法がない。通常これらの薬剤は肝臓で代謝され、多剤服用の場合これらの代謝は合計になるであろう。
薬効については、必ずしも単純加算ではなく、無効の場合や悪くすれば相乗的な副作用も考えられる。
定期的に血液検査で肝機能や腎機能を監視すればよいのかもしれないがそれらのシステムが義務付けされているようにも見えない。
これらの複合効果は主治医の主要な臨床知見であるということであろうか?
以下にこれらの疑問に関する資料を探してみた。
「高齢者医薬品適正使用検討会 開催趣旨及び検討課題について」 、 医薬・生活衛生局安全対策課
http://www.mhlw.go.jp/file/05-Shingikai-11121000-Iyakushokuhinkyoku-Soumuka/0000162473.pdf
高齢者の多剤投与の状況

飲み残した薬 スーパー袋からはみ出す
恥ずかしいことだが、これは私に処方された循環器・泌尿器科関係の薬の飲み残し。長年整理しないで古いものから無造作に引き出しに放り込んで放置していたものである。一番多い時は1日当たり11種類も処方されていた。
主な原因は、担当医師や診療科が変わる毎に、前の医師が処方した薬を取り消さず、別の薬を追加することも一因である。私は一つの病院だけにかかり、カルテは電子化されていてどの診療科の担当医とも共有している状況にあるにもかかわらずである。
薬によっては、副作用とは言えないまでも、具合が悪いと自覚したものは医師に相談し中止、或は薬剤を変更したものもあるが、服用を休止してみて、血液検査の状況を見たり、家庭血圧の測定値に変化が見られないものは服用を中止したからである。
飲み忘れで残った分も一部あるが、服用を中止したものが大部分である。
どの薬の注意書きにも医師の許可なく勝手にやめるなと書いているが、医師と相談する根拠とするデータが無いものはなんとなく言いそびれということになる。
ABPMのデータを取り始めてこの1か月、服用をやめても変化が見られない3種の循環器系の薬を医師に言って処方を中止してもらったた。
参考記事
高齢者の医薬品使用実態 ブラウンバッグ運動と日本への導入
循環器・泌尿器系で処方される服用薬数と経過 ABPMの記録から
一人の患者に対し処方される服用薬の数の多さは問題になっている。特に高齢者の場合、循環器内科や泌尿器科にかかっている慢性の症例に対処する場合どうしても長期に継続して服用する薬は多くなる。
下図は私、85歳男性の服用薬と血圧の経過をプロットしたものである。
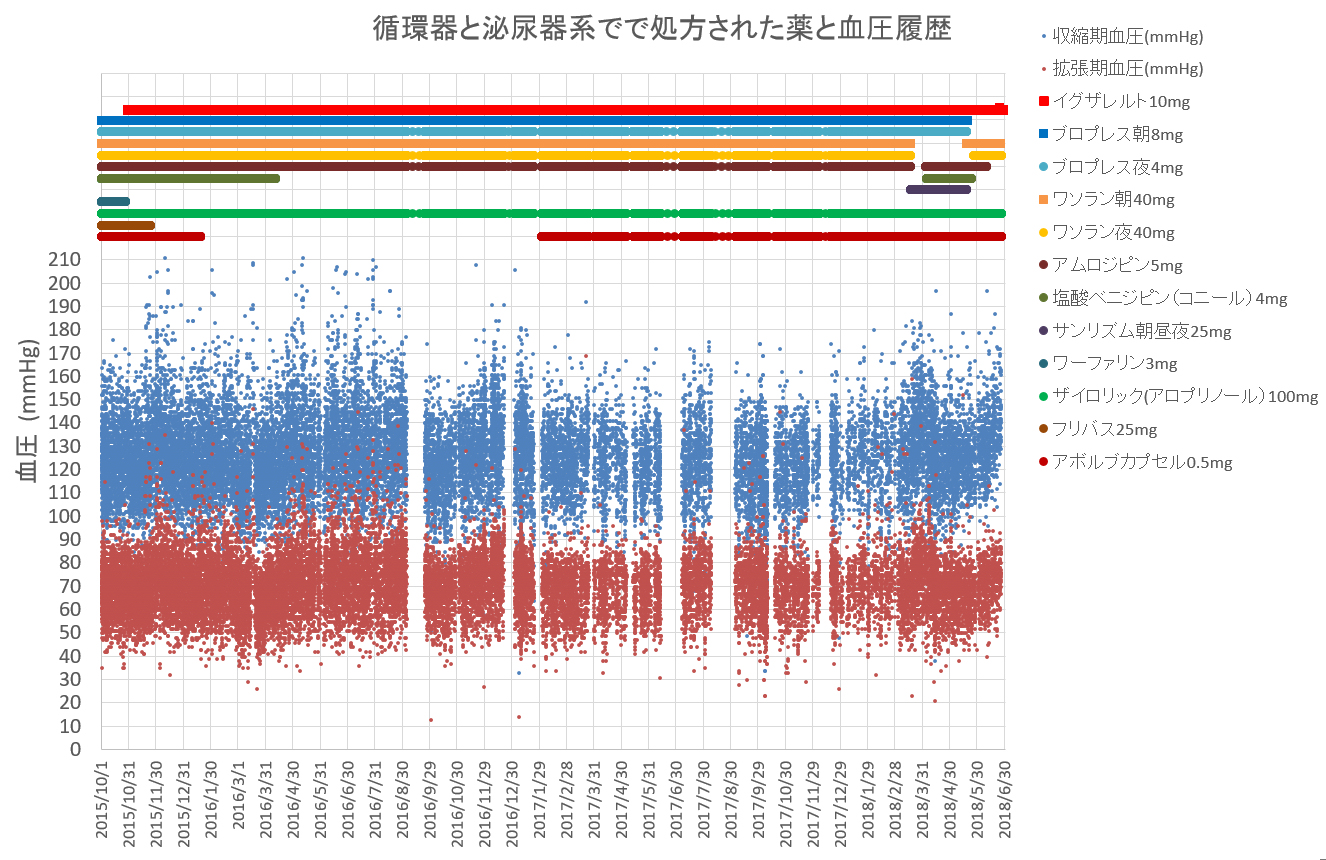
2015年10月より現在まで2年半余りの血圧の平均値は収縮期126mmHg、拡張期70mmHgで明確な年次変化は見られない。強いて見れば2017年では血圧とその変動も安定し下がっている。最近改定されたアメリカのガイドラインでも目標値を達成している様だ。
そこで長期継続している循環器系薬(ブロプレス12mg/日、ワソラン80mg/日)を3月より中止して血圧の変化を見ている、まだ経過の傾向を見るのには短いが、血圧の緩慢な上昇傾向はみられる。
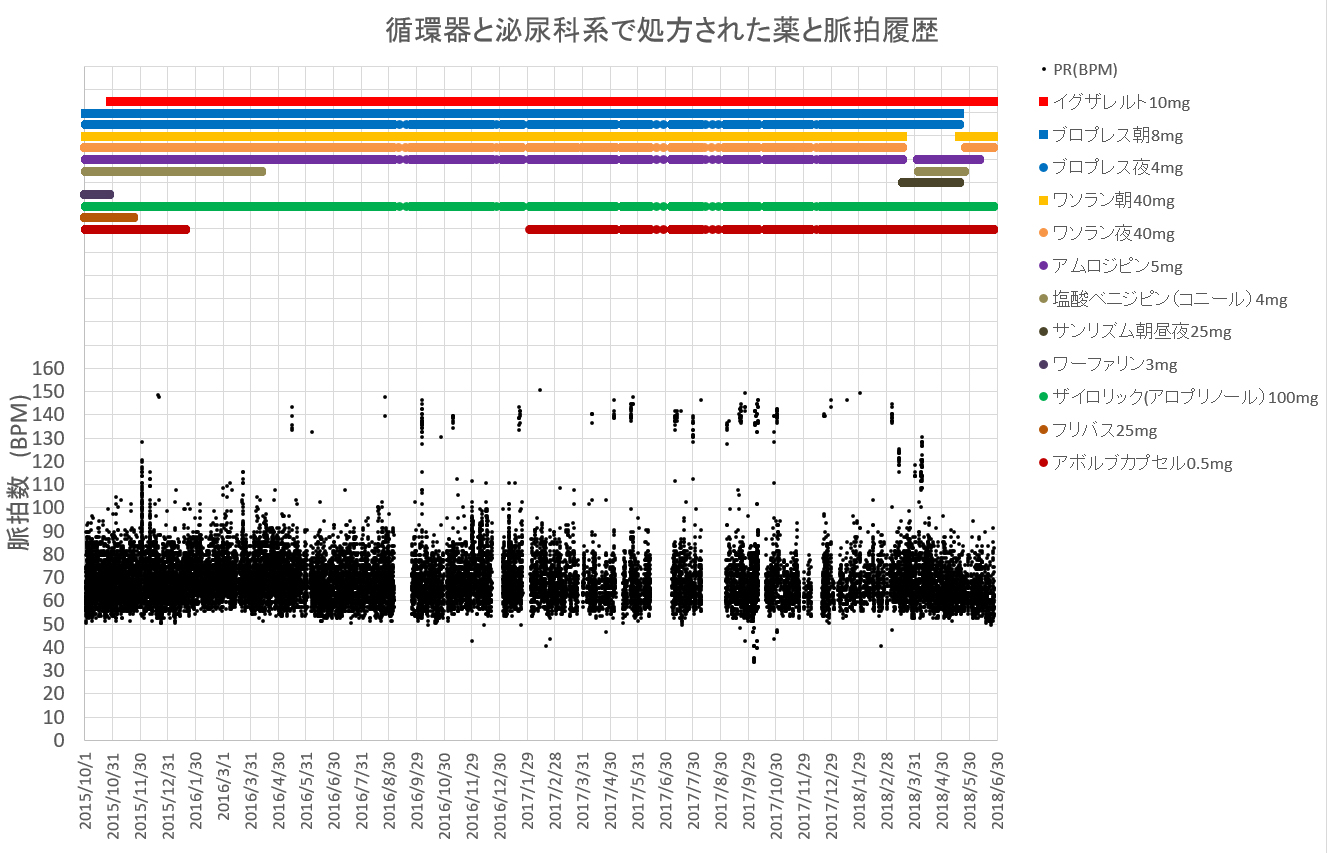
下のグラフは脈拍の記録で、脈拍数120BPM以上複数まとまって見られる場合は突発性心房細動と診断されている。
統計の結果は下の表のようで
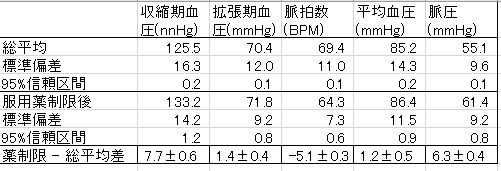
血圧上昇7.7/1.4 mmHg、脈拍数5BPM減少、脈圧6.3 mmHgの上昇といった様で、日本循環器学会の血圧目標値では正常の範囲内と見られる。
経過を見なければならないが、ブロプレス、アムロジピンの中止は続け様と思う。もう少し血圧上昇の余地があるようにも思われる。
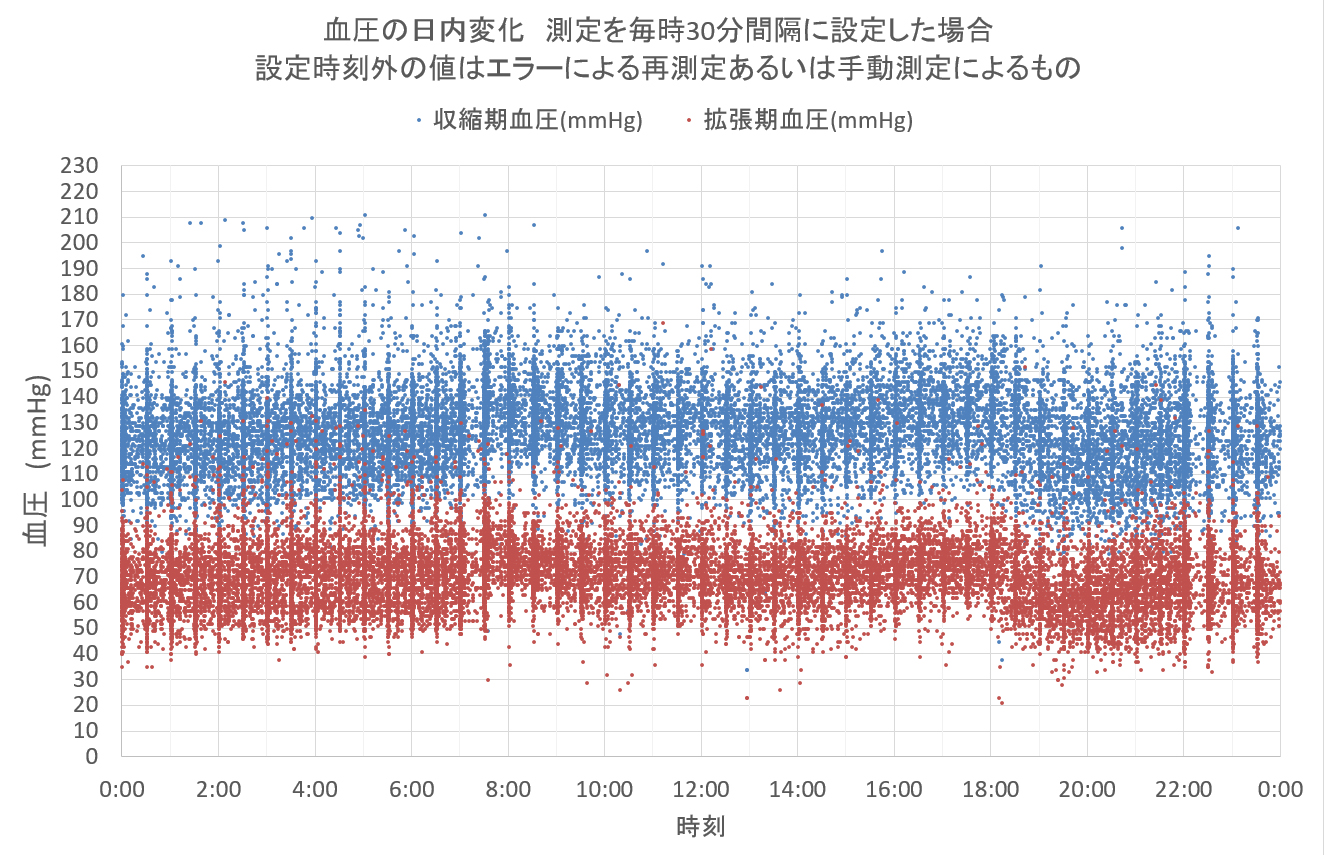
下のグラフは、2015年10月より2018年6月の期間に得たABPM血圧測定結果を日内時刻系列に重ねてプロットしたものである。このグラフでは、血圧測定は毎正時と30分毎に設定しているが、カフを巻きつけた上腕の運動中等で測定エラーが出た場合数分後に自動で再測定をする、また必要に応じ手動計測など定時以外の記録も含まれたものである。
深夜時間帯と昼間活動時間帯での血圧変動の度数分布を取ったものが下のグラフである。
血圧区間を5mmHg毎に分けた場合で、時間帯は深夜が0時から6時未満、昼間活動時間帯を8時より18時までとした場合で時間帯別の総測定回数が両時間帯で等しくなるよう換算した度数分布である。
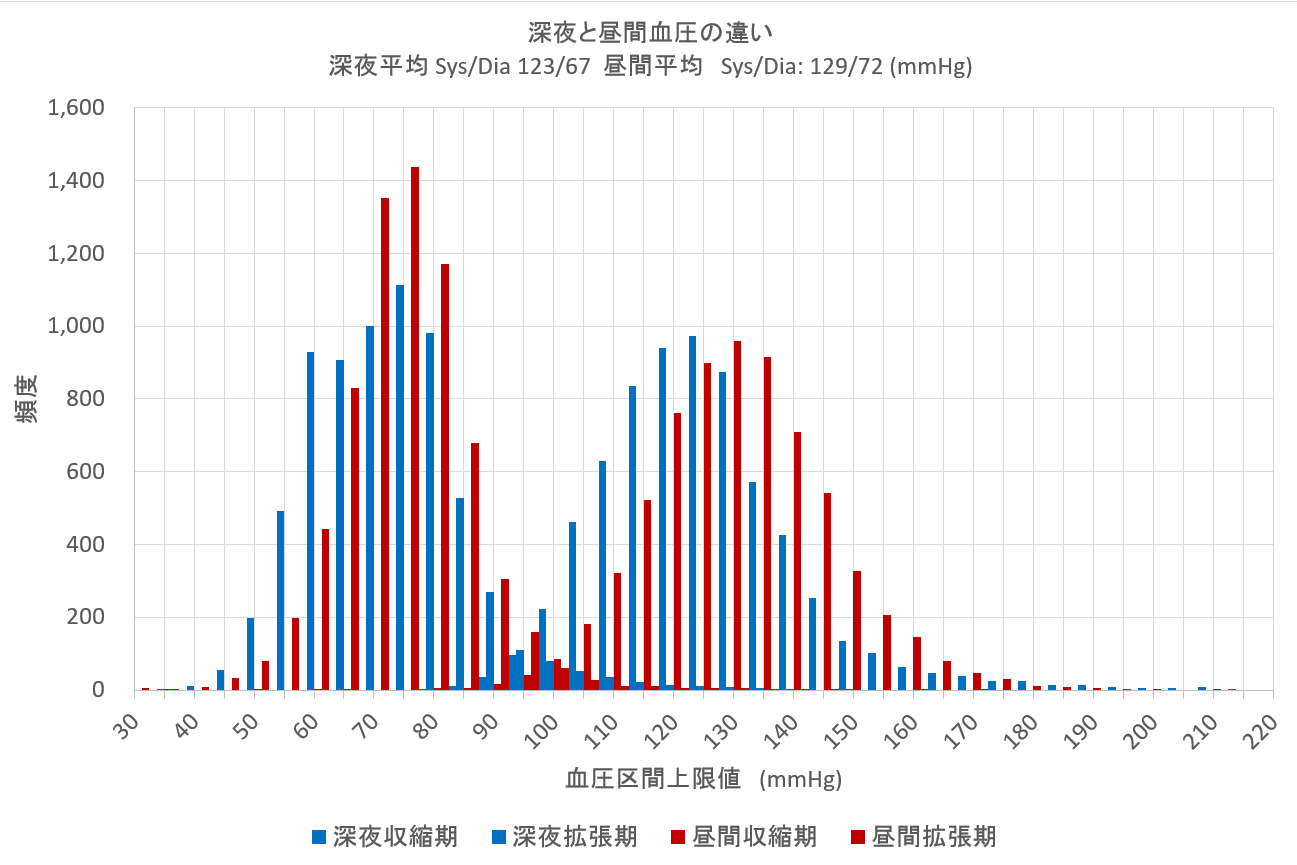
収縮期血圧分布の分布形状は昼夜ほぼ変わらず夜間は低い方に移動しているように見える。拡張期の血圧分布は異なり、深夜は低い方に広がっている傾向が見られる。
この統計的データから昼夜の平均血圧の違いを正しく識別するために必要な血圧測定回数を推定してみたのが下表である。
計算方法は、ExcelのCONFIDENCE.NORM関数を用い昼夜平均差と等しくなる95%信頼度が得られる測定回数を求めてみた。
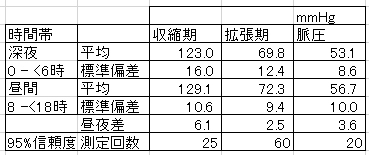
昼夜の平均血圧差の少ない傾向の私の場合、この結果は、少なくともABPMでの30分測定間隔で2日間装着したデータの平均値でなければ意味のある診断情報とは言えないこととなる。
24時間自由行動下血圧モニター(ABPM)2年半余りの記録から 私の場合
24時間自由行動下血圧モニター(Contec ABPM50)を用いた血圧・脈拍データ監視を始めてから2年半余りとなった。この測定器はカフ・オシロメトリック法によるものである。
データ取得設定は、原則として30分間隔とし、異常を感じたときは手動で随時測定した。自由行動下の測定ではカフを巻いた上腕の運動中などにより計測に失敗することが多く、その場合は数分後に再測定を自動的に行う様設定されている。このようにして得られたデータは測定日時と共にコンピュータに収録できるものである。
下のグラフは2015年10月記録を始めてからの血圧の時系列プロットである。データの欠落はコンピュータへの収録失敗やカフの故障、旅行中などによるものである。

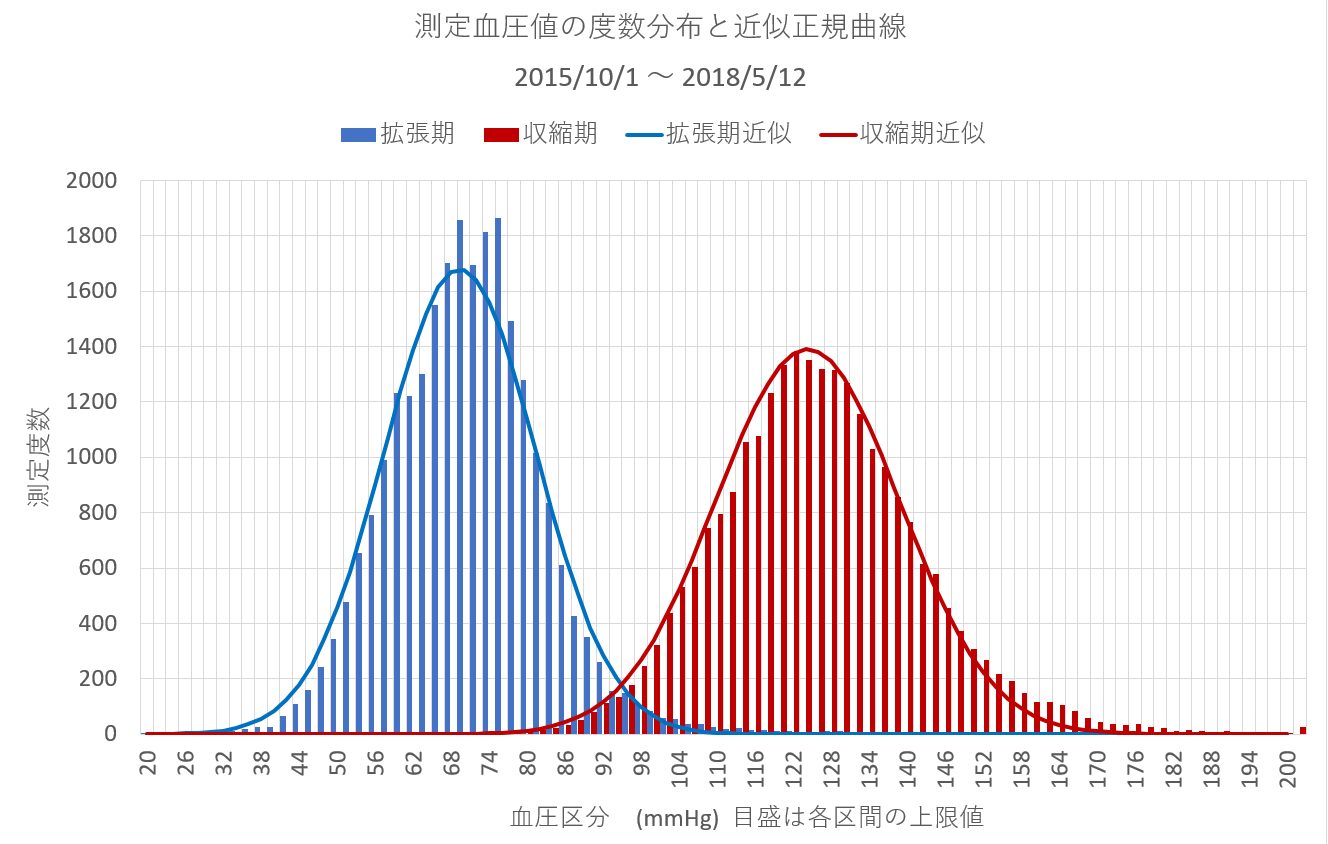
総平均収縮期血圧は125mmHg、拡張期血圧70mmHgであり。線形回帰直線ではこの2年半余り血圧の平均に傾向がなかったことが分かる。最近変更されたアメリカの高血圧基準をクリアーしている。
平均の周りの個々のデータの分散は下のグラフで見るように、正規分布をしていると判断できる。
脈拍数のヒストグラムは下のグラフの様で、上側に伸びた分布は、生活中稀な心身興奮時の上昇によるものが関係しているとみられる。脈拍数120と140拍/分付近に見られる微増は心房細動を起こした時のものである。

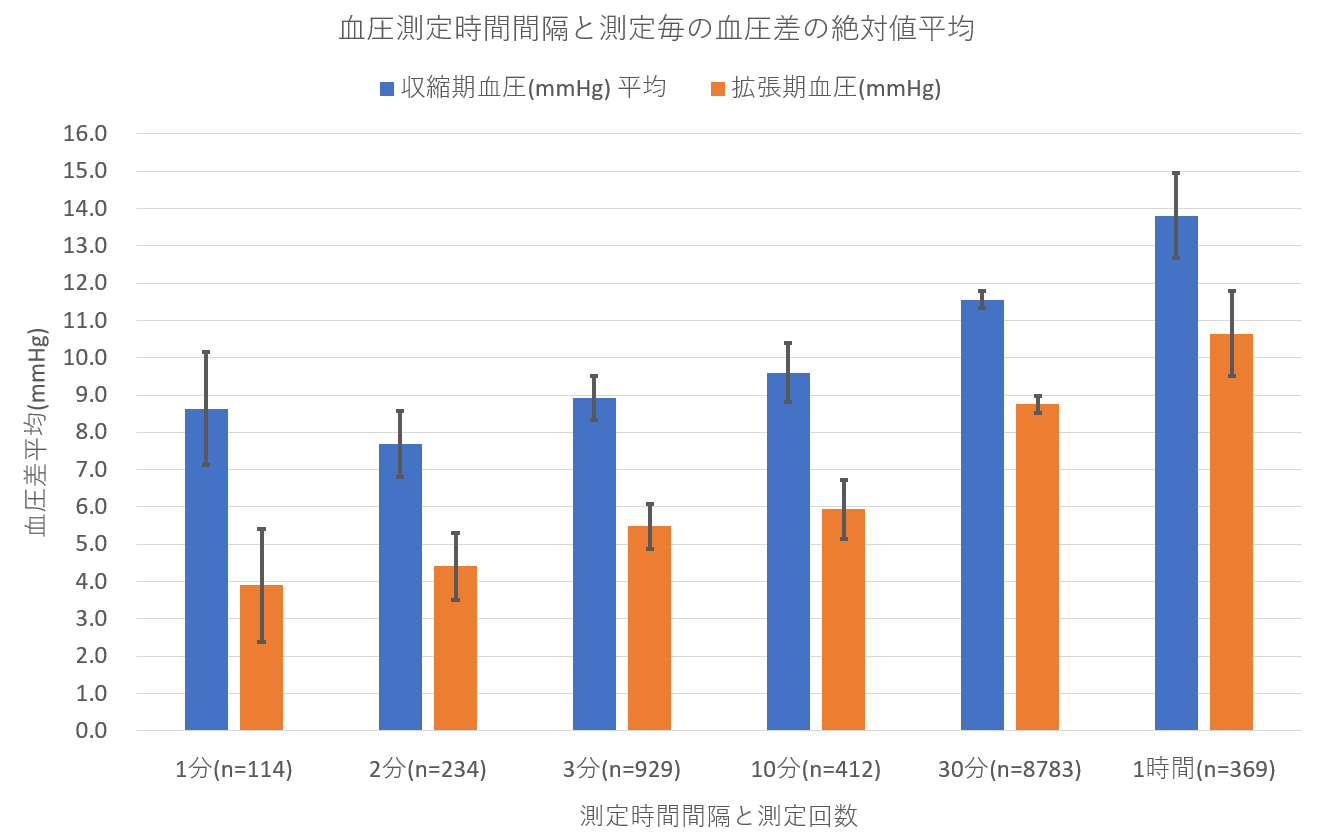
毎回の血圧測定の時間間隔と測定前後の血圧値の差の絶対値平均を見たものが下のグラフである。30分以内ではあまり傾向がみられないことが分かる。
1時間以内の測定間隔データについての血圧変動指数(ARV)を下記の式で求めた場合、
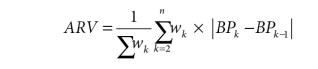
Bkは第k番目の血圧測定値、Wkは前後の測定時間間隔.
ARVの年平均に際立った変化は認められないと判断できる。
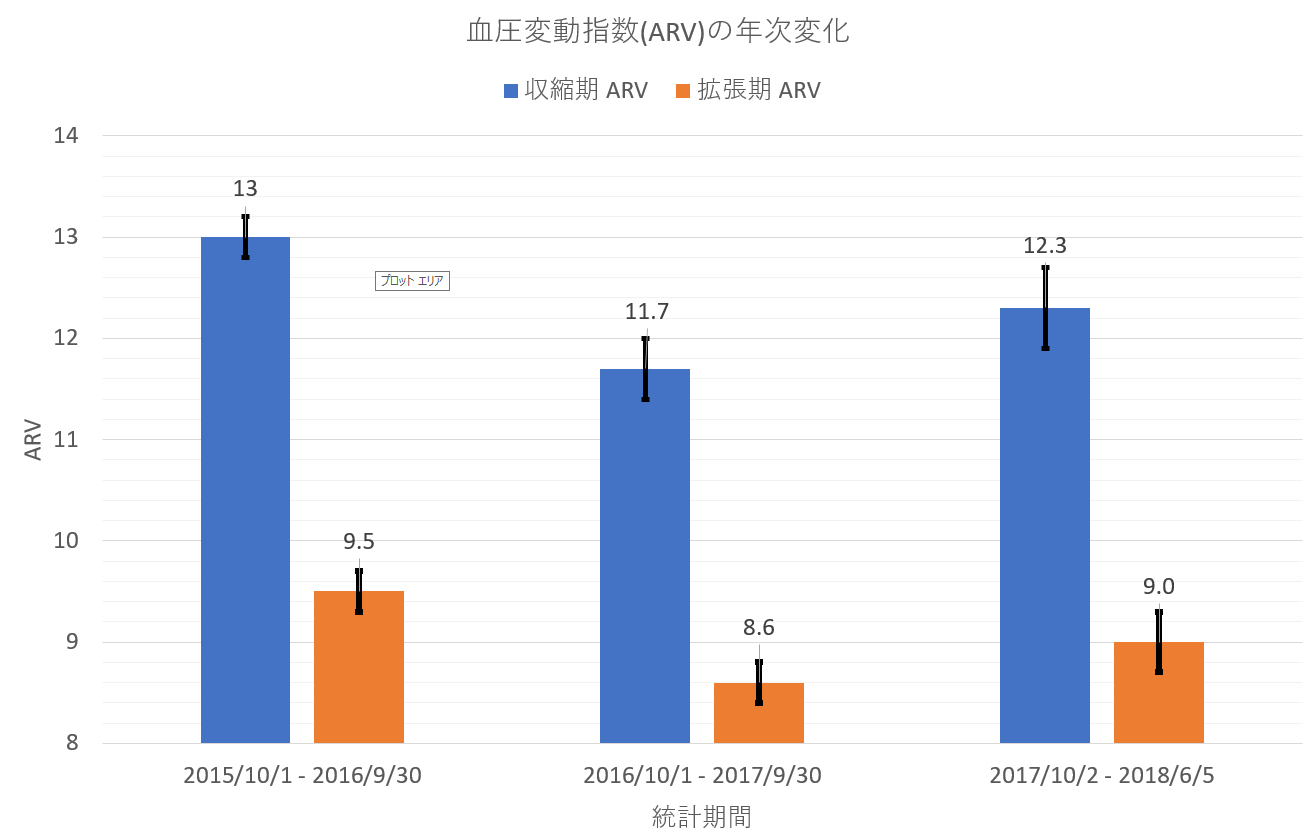
この血圧変動が正常であるかどうかを直接比べる文献は見当たらないが、下のグラフにヨーロパで行われた研究のグラフから見る限り特に異常な値ではないようだ。

How Many Measurements Are Needed to Estimate Blood Pressure Variability Without Loss of Prognostic Information?
American Journal of Hypertension、2014 Jan;27(1):46-55
このグラフからは72回以上の測定回数が安定した結果であることを示している。
高血圧治療ガイドライン2014、日本高血圧学会編によると、診療室血圧値、24時間自由行動下血圧(ABPM)、家庭血圧でその値に差があることは知られている。特に診療室血圧と家庭血圧の間に差がある場合、家庭血圧による診断を優先するよう推奨している。
数時間以内では、時間間隔に関係なく毎回の血圧測定値は異なり、その偏差値は大きい。家庭血圧測定の指針第2版、日本高血圧学会編では家庭血圧朝晩2ポイント測定、1か月で60ポイントの血圧情報を診断基準に推奨している。
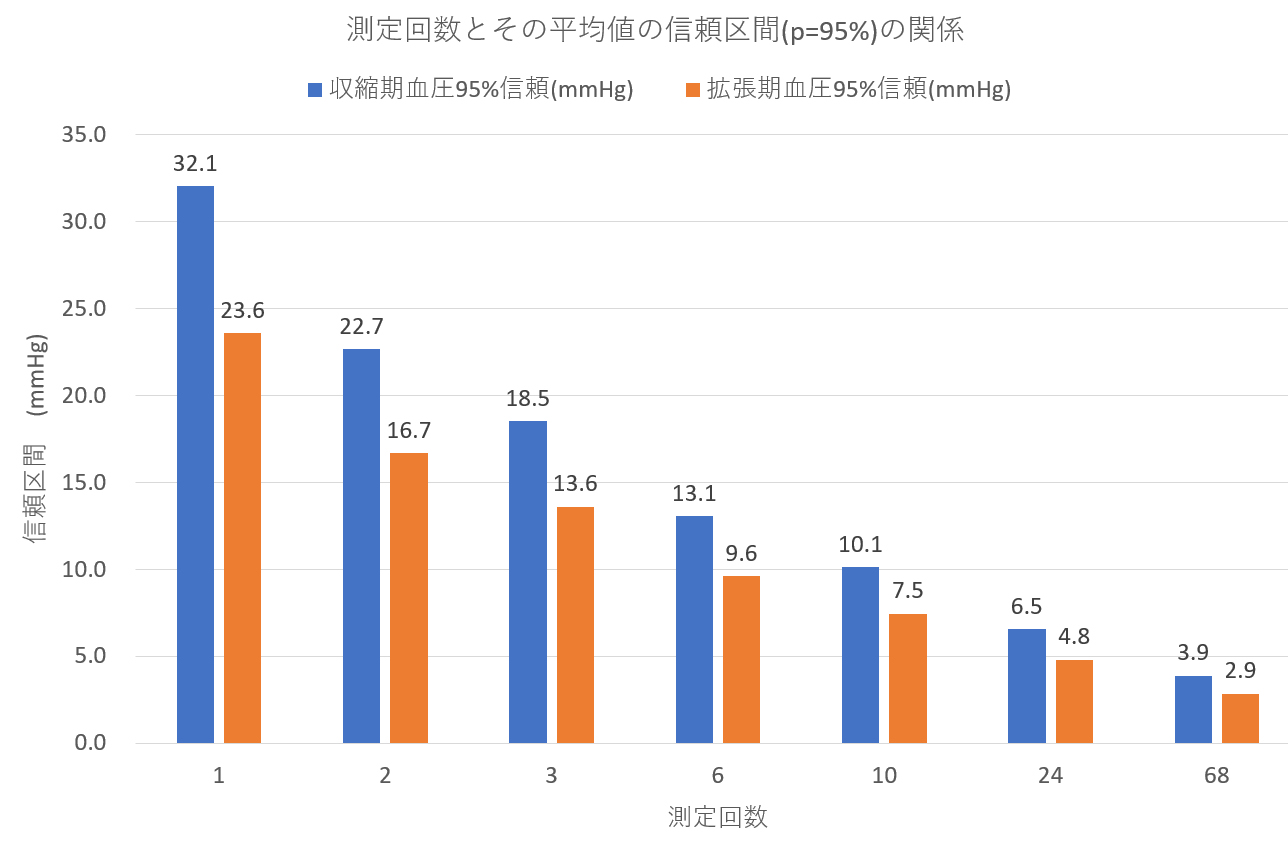
私の統計量から求めた95%信頼区間は下記のグラフのように推測され、68回の平均値に対する信頼区間は収縮期で±2mmHg、拡張期で±1.5mmHgと高精度で評価されることが分かる。(ExcelのCONFIDENCE.NORM関数より)。
診療室の1回の測定値の信頼度は±16mmHg程度とみられ、1ヶ月毎の診療室血圧測定値による診断がいかに不正確かが分かる。
私の場合、血圧降下剤を処方されていて、この期間中服用薬の変更もあったがその効果がはっきり表れているとは言えない。
日米どちらのガイドラインでも私の血圧は正常値であるが、これらのガイドラインの適用年齢区分が表示されていないので不安ではある。
血圧(BP)は、行動的、感情的、および環境的要因ならびに内因性心血管制御によって影響される、動的生理学的パラメータです。
24時間血圧モニタリング(ABPM)を使用した研究では、血圧変動(BPV)の初期増加は、心血管イベント/合併症の独立した予測因子であるという証拠を提供しました。
血圧変動の予測能力を向上させる目的で実変動指数(ARV)指数が提案されています。
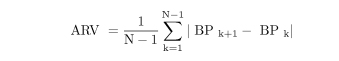
ここでBPkは測定時系列第k番目の血圧測定値、Nは測定値総数
結論として、現在のエビデンスは、血圧変動の臨床的価値を研究するための有用なアプローチであることを示唆しています。
しかし、現在ARVが24時間BPVの信頼性と再現性のある評価のための最適指標として受け入れられたとしても、方法論的標準化はそれを臨床実践に組み込むための最初のステップに過ぎ増ません。異常なBPVの潜在的な診断閾値を定義するためには、さらなる調査が必要です。
以上は、極端に短縮したこの論文の大綱として私なりに試みたものです。
ここでしかし、私が強調したいのはこのレビュー論文の基礎となる既知の論文調査の作業手順です。自然科学や医学論文では以下のような骨の折れる作業の上で独自の研究結果を提示しなければ価値が認められません。
ただし、このレビューではその具体的な手順をブロック図で表示していたので参照してみました。これは一般的には表示の義務はなく、論理の内容と関連させた参考文献のリストを付記するのが普通です。
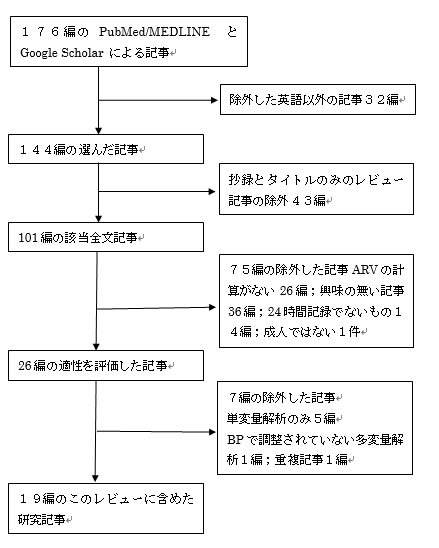
このように、学会誌など評価の確定した必須の既知の論文を精査した上で書かれたものが学術論文として認められるものです。

補足
一般的に行われている、2週間あるいは月ごとに診療室で測定される血圧で診断され薬を処方される医療現場の現状は矛盾に満ちたものといえないだろうか?
