PCR検査を受けていない患者が死亡した場合、死亡診断書担当医師は心不全など非感染性の病名の診断書にしたい動機は理解できる。それは親族に遺体を渡すことができ思いやりの感情でもあろう。しかしその事実が多ければ集まった親族から感染の拡大が見られる可能性があり、社会問題でもあり証拠にも表れるはずである。
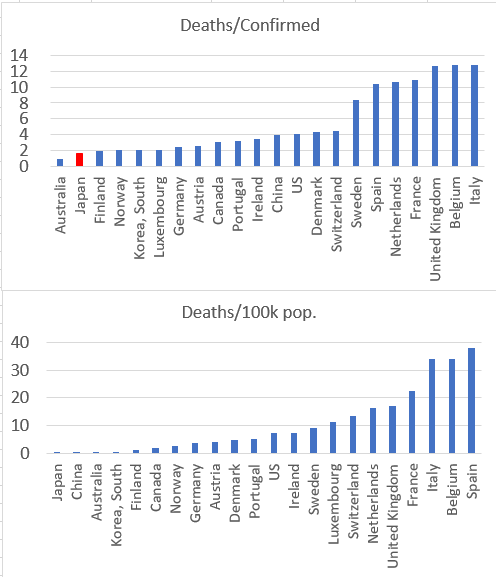
しかし、現在までのデータでは、日本は死者の感染確認者数に対する比率も人口10万人に対する比率も世界で最も少ない。
https://coronavirus.jhu.edu/data/mortality
感染確認数が少ないことを原因としてこの事実を説明することは出来ない。むしろ反対の傾向になるはずである。
最近、BCGワクチンの接種状況と感染死者数の統計論文から、Convid-19の抗体と関係がある可能性の臨床実験が始まるようだ。
日本は摂取が法制化されていて、BCGは生後5-8か月の標準摂取期間に接種している。
COVID-19 の人口たりの死亡率 日本の状況 JHUの解説から
データを見る限り、日本のデータが信用されない理由、「意図的にCOVID-19の感染検査を少なくしている」との証拠はないようです。
以下のデータはJHU ジョーンズ・ホプキンス大学の資料より抜粋したものです。
https://coronavirus.jhu.edu/data/mortality
死亡率は国によってどのように異なりますか?
COVID-19の負担を測定する最も重要な方法の1つは死亡率です。世界中の国々では、非常に異なる症例の死亡率が報告されています。死亡数を確認された症例数で割ったものです。死亡数の違いは、次の原因で発生します。
- テストした人の数の違い:テストを増やすと、より軽いケースの人がより多く識別されます。これにより、致死率が低下します。
- 人口統計:たとえば、高齢者ほど死亡率が高くなる傾向があります。
- 医療システムの特徴:たとえば、病院が圧倒されてリソースが少なくなると、死亡率が上昇する可能性があります。
- その他多くの要因は不明のままです。
このページは、2020年4月14日火曜日の午前6:32 EDT に最終更新されました。
最も影響を受けた国の死亡率
下の表はJHUの表から、世界中で政治体制の比較的わかりやすい28か国について私が抜粋して人口当たりの死亡率の小さい方から並べ変えたもので、確認された症例または人口10万人あたりの死亡数を示します
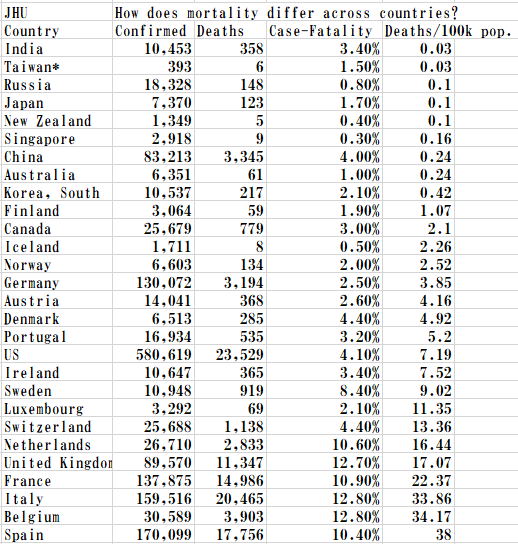
目立つのはヨーロッパの国々の死亡率が際立って多いことです。医療体制や治療データの収集の仕方の違いかもしれません。アメリカはヨーロッパ諸国の最少位に位置します。
日本は、社会体制の異なるインドとロシアを除くと、台湾、ニュージーランド、シンガポールとともに世界で最も死亡率が少ない国に属します。

死亡者数を確認された感染者数で割った割合では、日本の順位は少し下がりますが少ない方のグループです。
ヨーロッパ諸国及びアメリカは大きく、最下位のグルーに見られます。
COV-19 感染者の死亡率考
下の表は、COVID-19死亡者数を確認感染者数又は感染発病者で医療記録があるとみられる患者数で割ったものである。収集期間は3月1日から1週間の平均値を用いた。

確認感染者数、発病者数に対し死者数比は、日本からドイツまでとフランスからアメリカのグループで大きな違いが見られた。
これは医療崩壊と関係があるだろうか?
そうならば、日本など東アジア諸国とドイツは医療崩壊を起こしていないといえるだろう。
フランス、イギリス、イタリア、アメリカは医療崩壊を起こしてしまった結果、患者の把握が欠落し、死亡者の割合が多く表れたといえるだろうか?
特にイギリスでは、発病者中の死亡比が97%と飛びぬけて大きく、軽症者の自宅医療が行われたようで、救急医療者のみの医療リストを母体に発病者数を出しているように見える。
世界のデータベースの混乱ぶりが疑われると思う。専門家はこれらの証拠にどのように対応されているのあろうか。
COVID-19 医療記録のある発症者の死亡率は12%で安定か
JHUのデータベースより日本のCOVID-19の死亡者数をデータが安定した3月25日以降で調べた(グラフ下右端)。母集団は回復者数と死亡者数の合計を発症者数としこの人々は治療を受けた記録のある人でもある。
行政上問題とされている、検査による確認感染者数は、発症者数や死者数と比べて依然として把握率が上昇している段階で、不確実な状態にあると見てよいだろう(右端上の2枚のグラフ)。
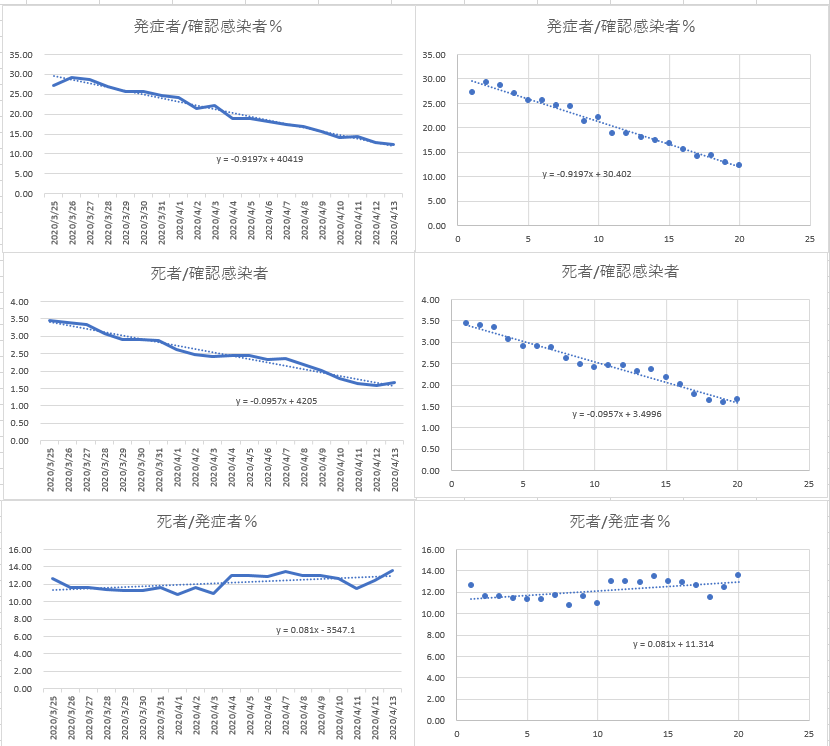
住民に対する100%の検査が行われていない現在、確認感染者に対する発症率や死亡率は分からない。
JHUジョンズ・ホプキンス大学の全世界COVID-19のデータベースからニュースに取り上げられることの多い6ヶ国を選んで日本とともにそれらの特徴をパターン化して見たものが下のグラフである。
データは、各国が報告した日毎の確認感染者数、死亡者数、回復者数の3種のデータとそれから導き出した特徴、発症者数(死亡者数+回復者数)、死者数の確認感染者数との割合%、および死者数の発症者数との割合%、確認感染者数の対数増加の様子を見た。これは、信じられないほどのパターンの違いである。
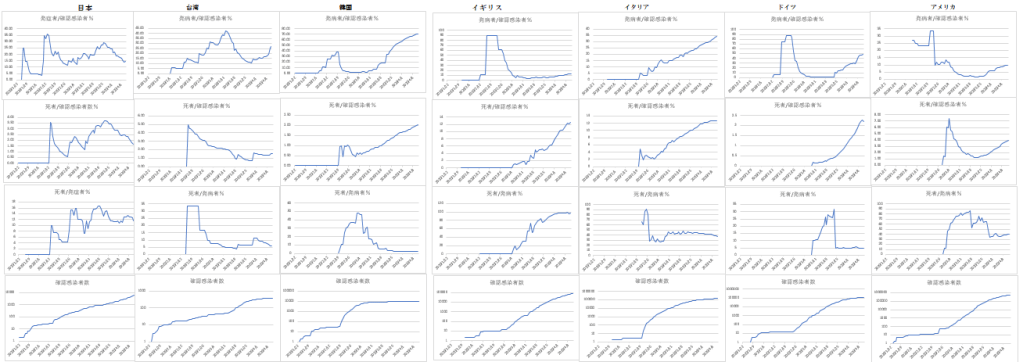
これを見る限り、各国の報告には統一された基準がなく、また時系列の途中でデータ収集規準を変えたとみられる不連続な変化が見られ、とても国際的な比較が出来るものではないと思う。
これでは、今日の世界の状況は、エビデンスに基ずく疫学的(医学的)な感染状況の理解を得ることは不可能である。
現在まで、大きな違いが見られる日本とアメリカについて比べたグラフを下に示す。
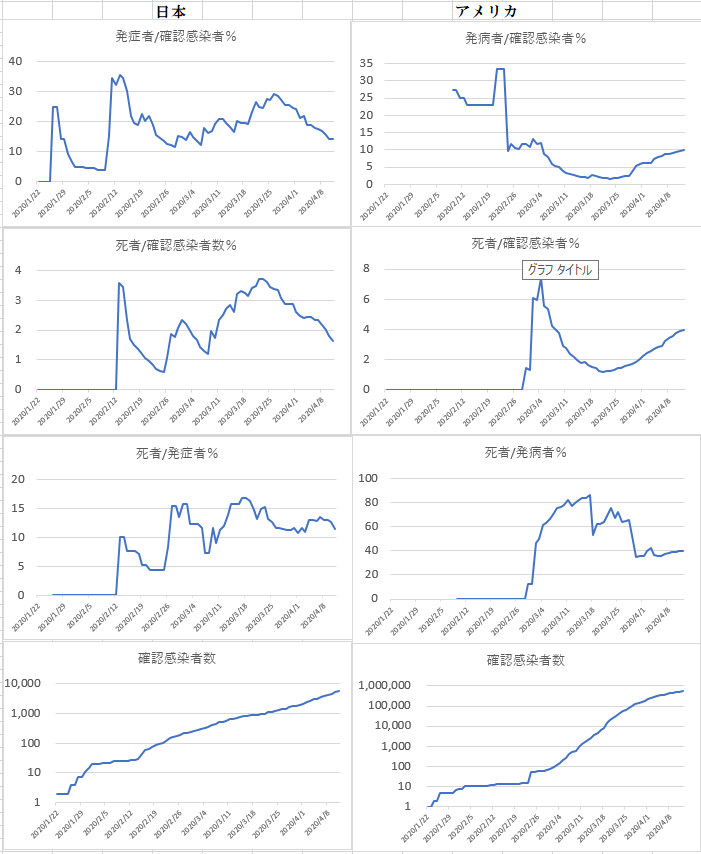
なんとも理解しがたいが、何かと国際的も批判の多い日本の感染データではあるが、JHUのデータ収録開始直後1月22日から報告されていてアメリカは2月9日からとデータ取得が遅れている。特に死者の報告はアメリカでは2月29日からである。
https://github.com/CSSEGISandData/COVID-19/tree/master/csse_covid_19_data/csse_covid_19_time_series
このように各国の社会情勢に大きく支配され、本当の感染状況がデータから見えてこないことが今回の最大の障害といえよう。
日本のCOVID-19 4月9日までの確認感染者数からの今後の予測試算
日本の確認感染者数(JHUジョンズ・ホプキンス大学のデータベース)に適合する模擬拡散近似を試みた。方法は、1月21日までに23名の既感染者があったとして、それらの人たちがJHUデータの開始日1月22日より他の人たちに感染を広め始めたと仮定して追跡してみた。
一人の既感染者が一日にどれだけの感染を広めるかの割合(感染率)を変化させてJHUの4月9日までのデータと近い感染率0.12/日を求めた。

結果は、4月9日までこの感染率で増加が拡大していく様子は(赤色)線で、この場合は指数関数的に日本の人口の数分の一程度まで増加が継続すると予測される。10日に発表された80%の感染率減少を実行できた場合の予測が(緑線)、直ちに全感染者を隔離し新たな感染者を止めても、最後の感染者は潜伏期を含め回復まで6週間程はどの期間があるので直ちには減少しない(橙色)。
今回の政府政策80%感染率減が達成できても、確認感染者数が1万人を超えることは確実の様だ。
感染率減少ができなければ、赤線の指数関数近似から5月11日連休明けには確認感染者は38万人の予測が立つ。
日本の高齢者は運転の困難性を自覚の上、自己規制により社会での統計的実勢の交通事故は決して多くない事実を科学的統計データが示している。テレビなどのマスメディアが興味本位、視聴率を上げる目的で行う高齢者の執拗な運転事故報道、これこそが判断を誤る元凶である。高齢者の歩行中死傷事故の方が格段に多い事実は当たり前、ニュースにはならない。
公共交通機関は、乗車中の事故は少ないのは確かだが、これを利用するには危険な歩行が必ず伴う。さらに現在進行中のCOVID-19感染の様な感染症の危険性は公共交通機関利用では格段に大きい。
高齢者が歩行で食料品など日常生活に必要な品々の確保には、持ち運べる重量に限りがあるため、隔日には外出しなければならないだろう。
自分で運転する車なら、1週間に一度の買い物で済み、極力外出を避けることが出来る。運転頻度が少ないことから交通社会での統計的事故関与率も当然減少する。人との接触も極力避けることが出来る。
警察庁の間違い「故意か幼稚か?」は、高齢者が他の世代の運転者と同じ条件で比較して運転の欠陥あることを根拠に、実勢交通社会で危害者層であるとの根拠の無いキャンペーンに執着していることである。
COVID-19 高い死亡率 収束させるにはPCR全員検査し完全隔離しかない
当初イギリスでは感染しても自覚がない又は症状の軽い人が多いので、感染を防がず回復して抗体を持つ人を増やすことで封じ込めようとした。しかし、感染者の医療需要が増え、医療機関の崩壊の危機に至り感染縮小に失敗した。
一人の無症状陽性者が社会活動を続けた場合、他の人に感染させ、2次、3次・・・感染で爆発的陽性者増を作る様子と、軽い社会封鎖で感染率を下げたとき、および全陽性者を完全隔離した場合について模擬追跡をしてみたのが下のグラフである。
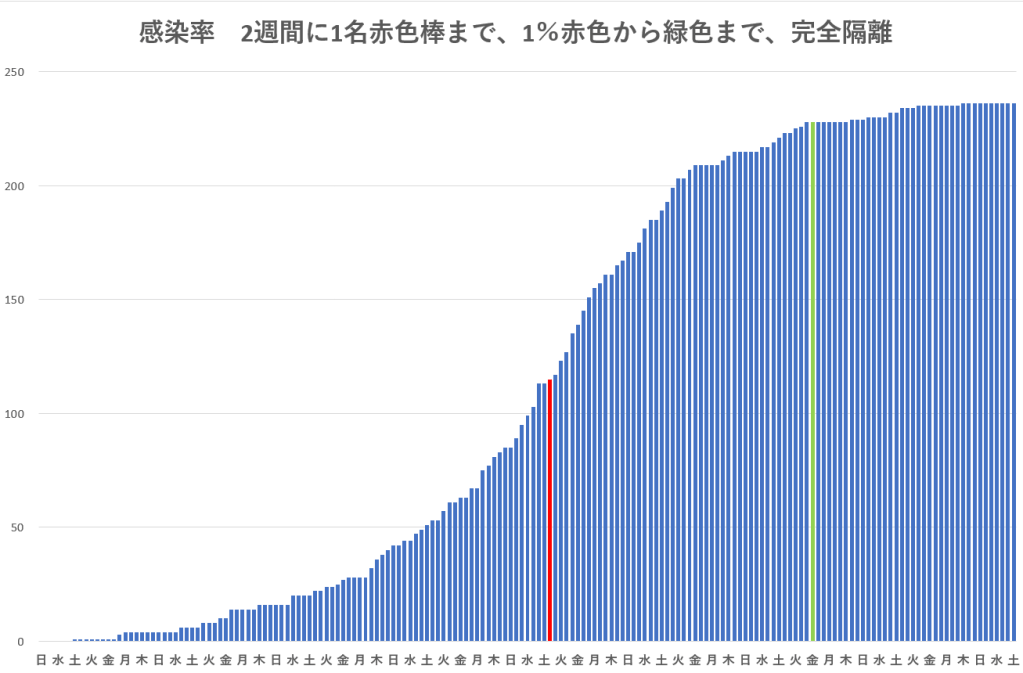
一人の感染者が感染の日から5週間(最初の1週間は感染力がないとして)まで感染率2週間に1名(1/14)の割合で、感染力を持つ期間4週間(回復まで)社会感染を広げる場合、グラフの赤棒以降は感染率を社会的距離を置くなど自己制御により1%に下げた場合、緑棒以降は全陽性者を強制的に完全隔離した場合について陽性者の増加数を試算したものである。
計算は、以前の私のブログに記載した方法で最も初歩的な乱数模擬追跡試算ではあるが、この経過では、COVID-19を封じ込めるには無症状者も含め全陽性者を少なくとも5週間完全隔離するほかないような結果を示した。
一人の感染者が出発点となって社会活動中他者に感染させ、受動感染させられた人々が新たな感染原者となり、社会での感染者集団の爆発的増加時系列を模擬計算してみた。方法については前ブログと同様である。感染率1週間に1名と2週間に1名の割合で、それぞれ4週間で回復し、他者に感染させる可能性がなくばるとして10週間模擬追跡してみた。
感染率は一人の感染者が1週間に1名に感染させ、4週間継続する、すなわち一人の感染者が4名の新たな感染者を作る場合と、同様に2週間に1人の割合で2名の被感染者を増やす場合について試算してみた。
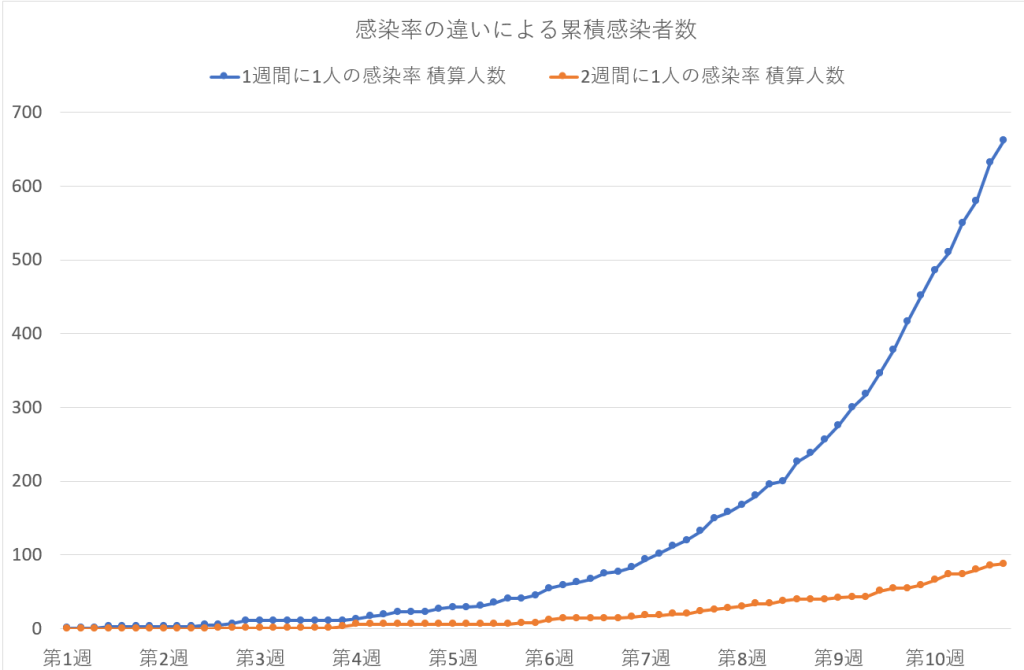
感染率が2倍大きい1週1名の場合は、10週間後には2週1名の場合の約8倍程度の感染集団を作ることとなった。
このことから、検査を受けていない人や、感染していても発症していないので気が付いていない多くの人が通常の社会活動をつづけていても、人と人の距離を取り感染確率を下げることには大きな効果があることが分かる。
1人のCOVID-19 発症していない感染者が社会活動中に感染を広げていく模擬拡散の様子
一人の未発病感染確認者が2週間に1名の割合で他の人に感染を広げて行く模擬状況の一部。各行右端の赤字は新たに感染させた人数、青色塗つぶし部分は感染しているが他に感染をさせるに至っていない期間、赤塗りつぶしはそれぞれ一人に感染を移した場合。黄緑色は回復してウィルスを他に感染させる恐れの無くなった部分である。
左の数字列は、積算人数と日々の感染者数(黄色)。
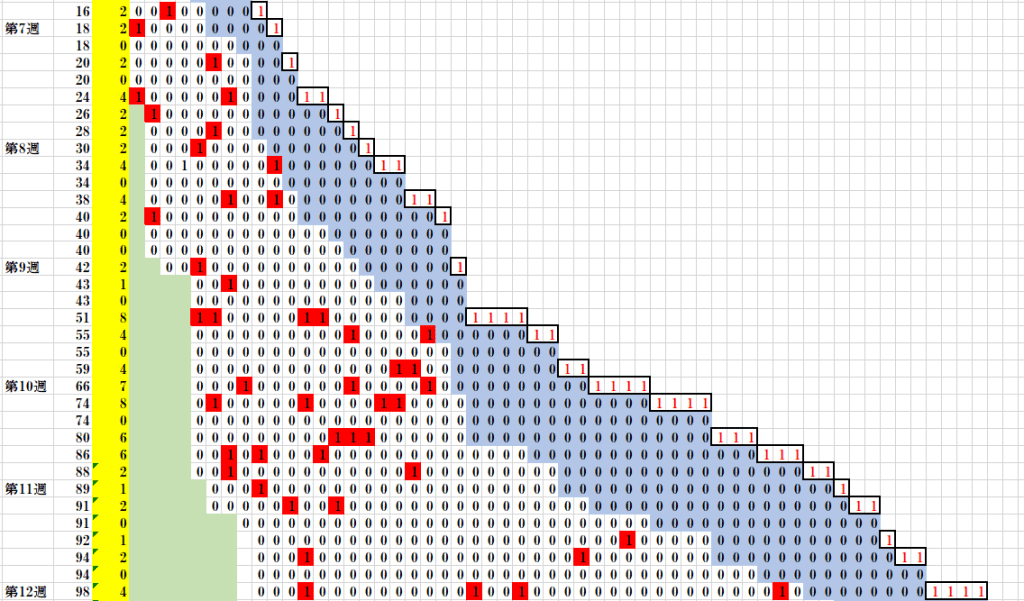
この図は、発生させた乱数に基づくもので、個々の感染発生の位置や日々の感染者数増の値には意味がない。伝染の進展傾向を見るためのパターンの一例に過ぎない。